Новая технология облегчает заживление тяжелых ожогов и огнестрельных ран

Василий Александрович Мензул — заслуженный врач РФ, ученый, кандидат медицинских наук, хирург высшей квалификационной категории. Его имя известно в мировой комбустиологии — науке об ожогах и ранах. За годы практики он провел около 3000 операций.
Примечательно, что половину его пациентов составили военнослужащие и сотрудники силовых структур, получившие тяжелые ранения. Благодаря мастерству Василия Мензула и его коллег удалось дать людям шанс на полноценную жизнь, вернуться в строй, и некоторым — даже предотвратить ампутации.

На медицинском форуме «Огнестрельная рана» Василий Мензул представил свою разработку — комплексную технологию «МензулДерм MD®» (MenzulDerm MD®). Это полностью российское решение для лечения обширных ожогов и сложных ран, основанное на принципе заживления ран в собственной жидкой среде (СЖС). Технология сочетает консервативное лечение с хирургическими операциями в условиях собственной жидкой среды.
В отличие от традиционного «сухого» метода, при этом методе создается влажная среда, максимально приближенная к естественным процессам регенерации организма. Это значительно снижает боль, ускоряет восстановление тканей и минимизирует образование рубцов.
Метод представляет собой следующую последовательность действий:
1. Хирургическая первичная или повторная обработка раны (ХОР): ранняя некрэктомия (то есть удаление нежизнеспособных тканей), гемостаз, промывание антисептиками, формирование четких краев раны.
2. Лечение в собственной жидкой среде: в этой среде активно васкуляризуется слой на ране (то, что автор называет «живым эквивалентом кожи») — фибринолейкоцитарная оболочка раневой поверхности, основа для дальнейшего заживления и оптимального ложа для пересадки кожи.
На подготовленную рану накладывается специальная окклюзионная повязка MenzulDerm MD®. Она закрывает рану, создавая собственную среду, в которой формируется зрелая соединительно-грануляционная ткань. Одновременно пленочной повязкой закрывается место донорской раны для лечения в СЖС.
3. Фотодинамическая терапия (ФДТ) с хлорином Е6 (REVIXAN DUO LIGHT): обработка раны фотосенсибилизатором хлорин Е6 и воздействие светодиодным излучением по протоколу. Цель обработки — антимикробная санация и стимуляция регенерации.
4. Аутодермопластика (пересадка собственной кожи) на живой эквивалент кожи (АДП): на завершающем этапе выполняется АДП на живой эквивалент кожи, выращенный в ране в условиях СЖС, неперфорированным или перфорированным трансплантатом с кожной перемычкой в ячейках. Здесь применяется ключевое ноу-хау Мензула — перфораторы ПАДТ-1.0 и ПАДТ-2.0.
Ключевые инновации:
Перфораторы ПАДТ-1.0 и ПАДТ-2.0 обеспечивают консервативную подготовку обширных кожно-раневых повреждений к реконструктивно-пластическому закрытию ран, а именно к дерматомной свободной аутодермопластике. Применяемые коэффициенты перфорации: 1:3, 1:4 и 1:6. В ячеях трансплантатов формируются так называемые кожные перемычки Мензула по варианту исполнения Мензула В. А.
Они создают уникальный сетчатый лоскут: в ячеях сетки сохраняются жизнеспособные островки кожи («кожные перемычки Мензула»), которые способствуют быстрому приживлению лоскута и эпителизации, ускоряя заживление как донорской зоны, так и раны.
Окклюзионное покрытие «МензулДерм MD®»: лечение с применением пленочных окклюзионных повязок «МензулДерм MD®», обогащенных витамином B₂, в сочетании со специальным мыльным порошком в собственной жидкой среде. Цель — формирование в ране зрелого, хорошо васкуляризованного слоя грануляционной ткани на основе фибринолейкоцитарной оболочки.
Метод обеспечивает активное очищение раны за счет аутолитического дебридмента и направленное выращивание васкуляризованного грануляционного слоя — «живого эквивалента кожи». Фибринолейкоцитарная оболочка (ФЛО) служит биологическим фундаментом для этого процесса, формируя ложе для последующей аутодермопластики.
Подготовленная раневая поверхность и область донорского ложа покрываются пленочной повязкой. Она создает защищенную влажную среду, оптимальную для регенерации. Перевязки проводятся повязками «МензулДерм MD®» с интервалом в 24, 48 или 72 часа.
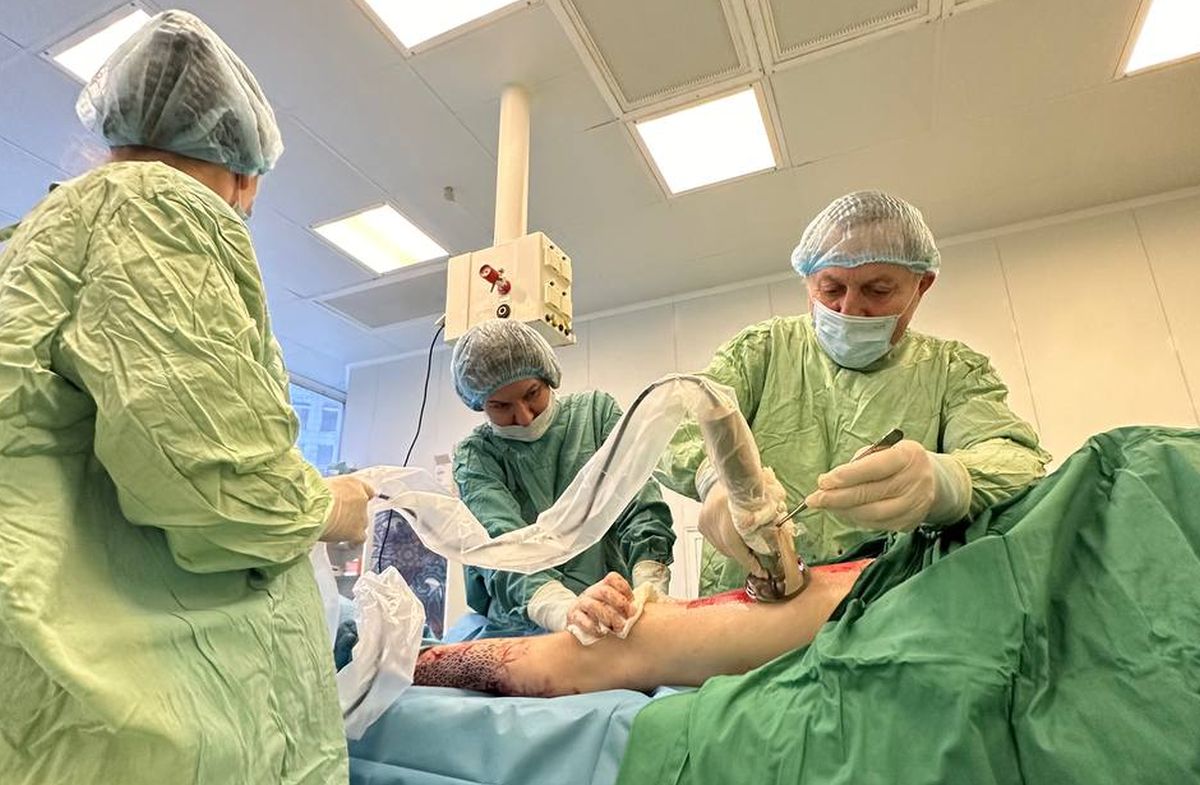
Технология «МензулДерм MD®», созданная под руководством Василия Мензула, представляет собой целостный и инновационный ответ на задачу лечения тяжелых ожогов и обширных кожно-раневых повреждений.
Метод успешно применяется в Главном военном клиническом госпитале войск Национальной гвардии Российской Федерации с 1994 года. Технология значительно ускоряет заживление, снижает риск инвалидизации и формирует новую научную школу в отечественной комбустиологии и лечении ран.
Создание технологии «МензулДерм MD®» доказывает, что отечественная медицинская мысль способна не только догонять, но и задавать новые стандарты в спасении человеческих жизней.
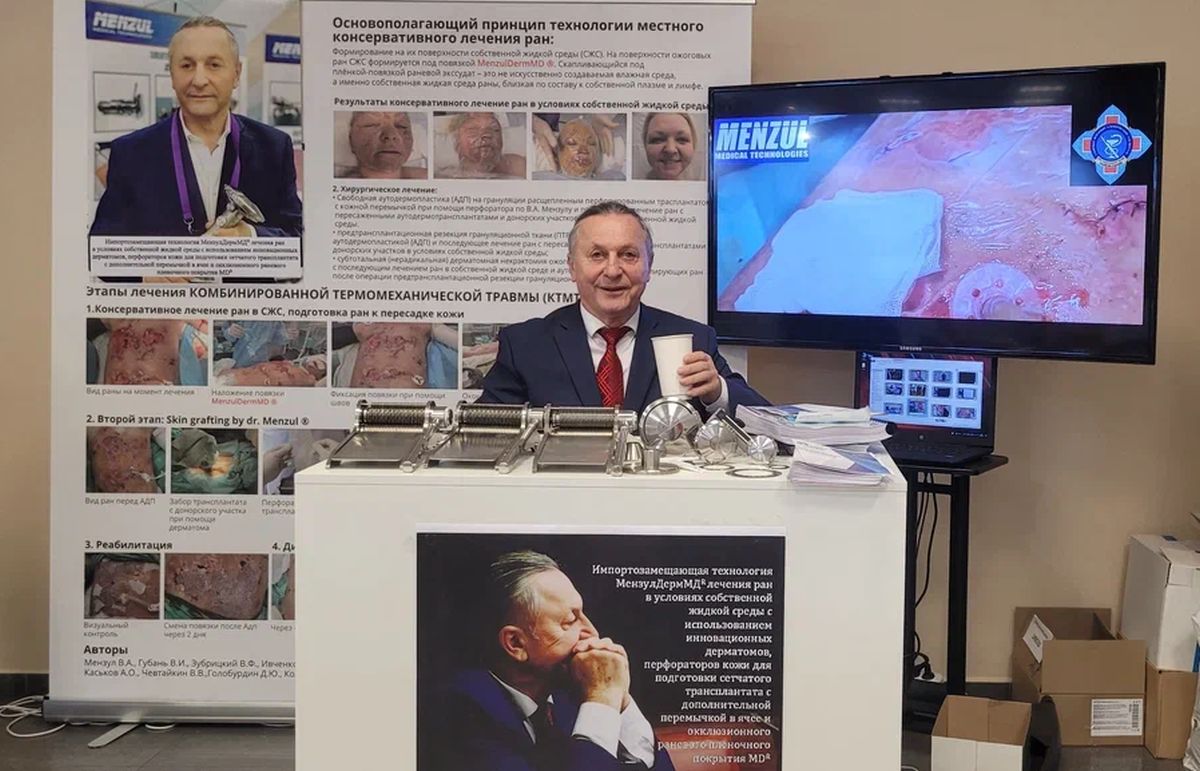
Василий Мензул стал лауреатом Премии в области науки и техники войск национальной гвардии Российской Федерации в 2021 году за свою деятельность и монографию.
В 2023 году он стал лауреатом премии Москвы в области медицины за разработку «Инновационной технологии пересадки кожи трансплантатом сетчатым с усовершенствованной перфорацией».
«Это всё для раненых в ходе СВО, для госпиталей», — пояснил Василий Мензул.
Хирург ответил на вопросы ИА Красная Весна, касающиеся дела его жизни.
ИА Красная Весна: Расскажите, пожалуйста, о себе и своей работе.
Василий Мензул: Я — хирург-комбустиолог, занимаюсь лечением ожоговых и раневых повреждений кожи различного происхождения. Ожоги являются частым видом травмы в быту, на производстве и в условиях боевых действий.
Несмотря на многовековую историю — от Гиппократа до наших дней — вопрос о выборе оптимальных методов и средств как консервативного, так и хирургического лечения ожоговой раны остается дискуссионным. Именно этой проблеме посвящена моя многолетняя работа, результатами которой я хочу поделиться.
Я являюсь убежденным сторонником концепции влажного заживления ран. На ее основе мной предложен оригинальный подход — «заживление ран в условиях собственной жидкой среды». В рамках этого подхода, в комбинации с хирургическими методами, мы применяем пленочные окклюзионные повязки «МензулДерм MD®» вместо традиционных мазевых на марлевой основе.
В ноябре на форуме я представил собственную разработку инструментов для комплексного и щадящего лечения ран по технологии «МензулДерм MD®». Ключевым фактором успеха многих операций, включая трансплантацию кожи, является безупречная подготовка раневой поверхности — так называемого воспринимающего ложа. Разработанные мной методики — предтрансплантационная резекция раневой поверхности с немедленной аутодермопластикой (патент 1998 года) и хирургическая обработка глубокой ожоговой раны поэтапным нерадикальным способом («до капли росы») — долгое время ждали своего инструмента.
Дерматомы
Совместно с талантливым российским инженером-конструктором Константином Александровичем Дроздовым мы создали электродерматом ДЭ-60-01 в 1990 году. Прибор позволяет быстро снимать слои кожи толщиной от 0,1 до 0,9 мм с минимальной кровопотерей. Он подходит как для забора кожного трансплантата, так и для формирования оптимального воспринимающего ложа, обеспечивая приживаемость пересаженных кожных лоскутов, близкую к 100%.
После перевязок в комбинации с водорастворимыми мазями «МензулДерм МД®» рана очищается, и на ней в условиях собственной жидкой среды (СЖС) формируется зрелая грануляционная соединительная ткань с васкуляризированным слоем. Это то, что я называю живым эквивалентом кожи. Но это еще не кожа. Поверхность этого васкуляризированного слоя гладкая, не кровоточит при пальцевом надавливании, присутствует сосудистая реакция. Можно сказать, что это «биологический протез кожи». Затем на этот живой эквивалент производится экономная пересадка кожи перфорированными трансплантатами с кожной перемычкой в форме ромба.
На сегодняшний день у этого прибора нет аналогов не только в Российской Федерации, но и в мировой практике.

Сегодня мы представляем усовершенствованные модели:
1. Дерматом с электрическим вращающимся ультратонким одноразовым дисковым ножом ДЭ-60-002.
2. Электродерматом с высокоточной линейной режущей головкой одноразового использования ДЭ-75-001 с рядом ключевых инноваций.
Усовершенствование потребовалось в связи со многими факторами: модели дерматомов, которые используются сегодня в ожоговых центрах, общехирургических и травматологических отделениях, военных госпиталях, морально устарели и физически изношены. Кроме того, устаревшие конструкции электродерматомов не отвечают современным требованиям хирургической пластики ран, поскольку не способны проводить качественный забор ультратонких трансплантатов кожи. Это крайне важно при лечении обожженных больных с выраженным дефицитом донорских ресурсов.
Новейшие образцы зарубежных брендов, которые сейчас активно используются в трансплантации кожи и хирургической обработке ран, нерентабельны по цене и сложны в обслуживании, а поэтому практически недоступны для отечественного здравоохранения.
Необходимость применения в военно-полевых условиях и на госпитальных этапах требует новых качеств инструментов (работа без сетевого электричества, с электроприводом на аккумуляторных батареях), что особенно актуально для военной медицины.
Во всех моделях дисковых электродерматомов производства СССР существует проблема с режущими элементами (дисковыми ножами). При повторном использовании ножи работают неэффективно из-за влияния физических и химических факторов стерилизации. Внедрение инновационных ножей одноразового использования позволяет эффективно решить эту проблему. Низкая цена и, следовательно, доступность кольцеобразных одноразовых ножей связана с применением на этапе их изготовления высокоточной технологии лазерной резки металла.
ИА Красная Весна: Какие преимущества дают новые инструменты?
Дерматом с вращающимся ультратонким одноразовым дисковым ножом в усовершенствованной модели ДЭ-60-002 с ультразвуковой заточкой кромки полностью исключает риск перекрестного инфицирования (включая гепатит), обеспечивает регулируемую глубину среза от 0,1 до 1,0 мм и гарантирует высокое качество обработки тканей.
Электродерматом ДЭ-75-001 позволяет производить забор ультратонких (толщина 0,06–0,1 мм) аутодермотрансплантатов у тяжелообожженных пациентов, особенно детей.
Электродерматом ДЭ-75-001 дает возможность быстрого повторного использования в срочных случаях, что обеспечивается мгновенной заменой одноразовой стерильной режущей головки и использованием специального стерильного рукава для защиты системы привода.
Он также позволяет получить трансплантаты кожи ультратонкого среза при лечении тяжелообожженных больных с глубокими ожогами большой площади, значительно ускоряет регенерацию донорских ран. Не менее эффективен он и при послойном снятии нежизнеспособных слоев кожи (некрэктомии) на этапах раннего хирургического лечения.
Инструмент применим и в пластической хирургии: он позволяет забирать широкие аутотрансплантаты кожи при проведении пластических операций у пациентов с обширными косметическими дефектами.
Предусмотрено два типа электропривода — сетевая версия и автономная беспроводная с аккумулятором. Беспроводной вариант повышает мобильность и безопасность работы, устраняя риски, связанные с сетевым питанием.
Нам удалось снизить стоимость оборудования в 5–7 раз по сравнению с зарубежными аналогами, что делает его доступным для практикующих хирургов, комбустиологов, травматологов и военных врачей.
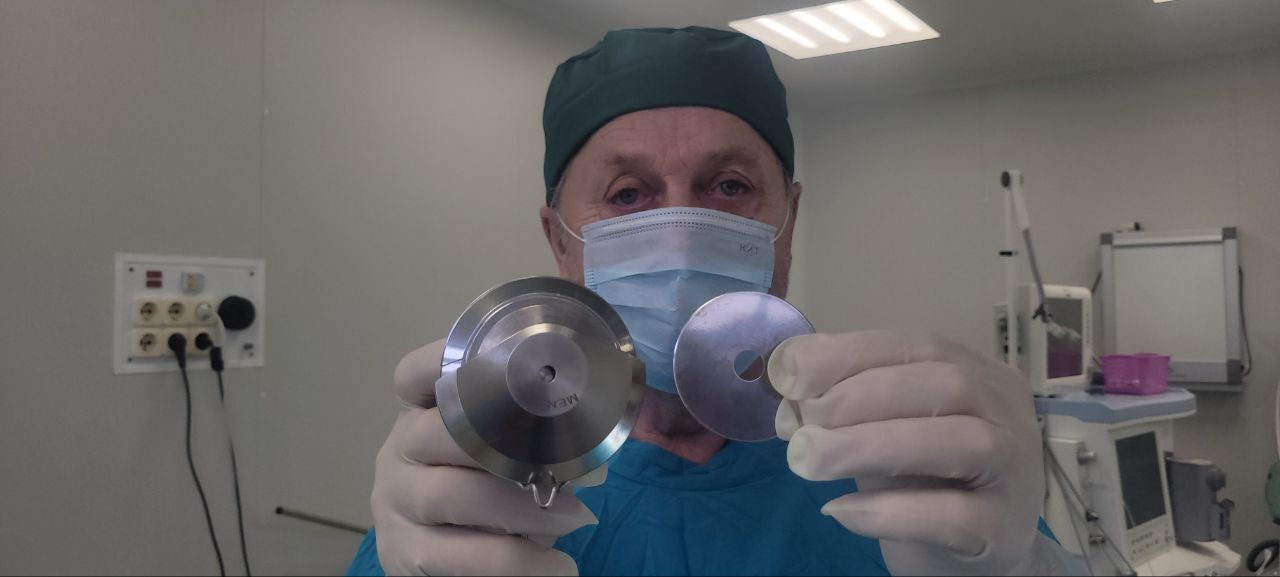
ИА Красная Весна: Расскажите, пожалуйста, про перфораторы, зачем они нужны и как они применяются.
Перфораторы аутодермотрансплантатов кожи помогают создать сетчатые трансплантаты из расщепленных аутодермотрансплантатов с кожной перемычкой (добавочной линией эпитализации, улучшающей укрывистость раневой поверхности). Инструменты выпускаются в двух вариантах — одновальные и двухвальные перфораторы — с коэффициентом перфорации 1,3, 1,4 и 1,6. Коэффициент показывает, во сколько раз увеличивается площадь кожного лоскута после перфорации
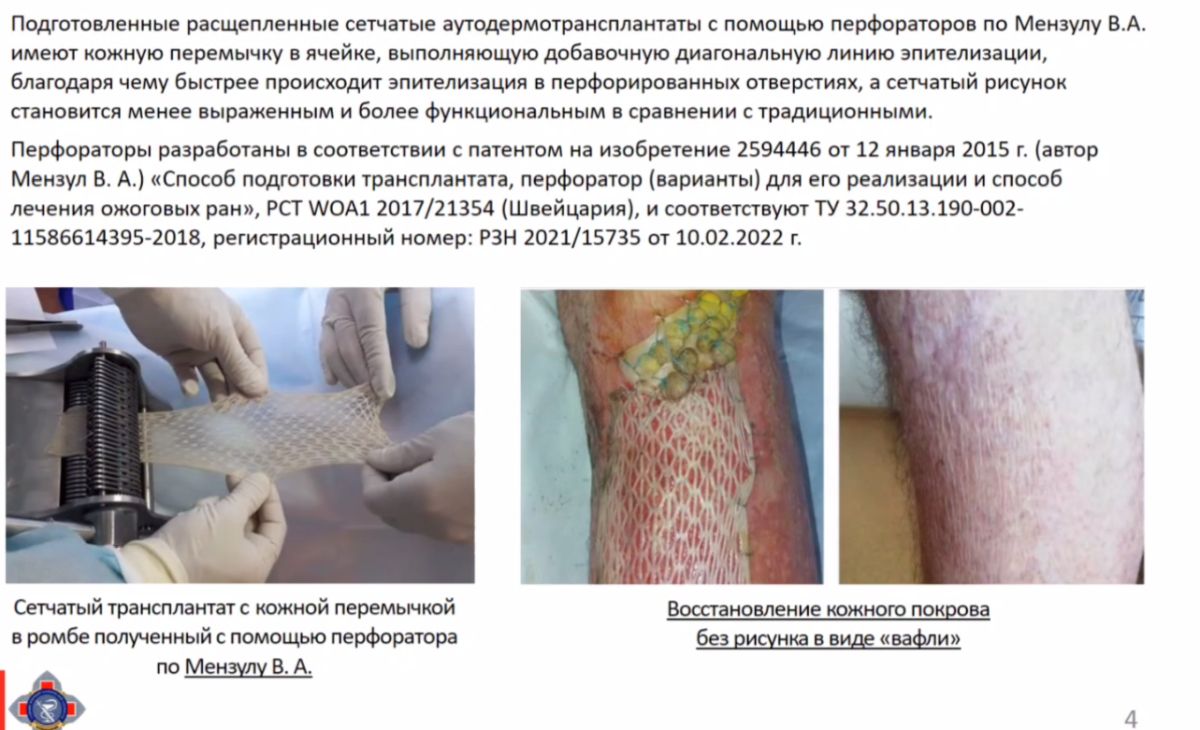
Их ключевая особенность — наличие диагональной кожной перемычки в ромбовидном перфорационном отверстии (перемычка Мензула), которая ускоряет эпителизацию. Методика имеет два основных преимущества.
Во-первых, это то, что диагональное расположение перфораций способствует быстрому формированию эпителиальных мостиков между ячейками, что значительно ускоряет заживление и увеличивает площадь покрытия раны. Это означает, что после приживления трансплантата не образуется так называемого выраженного «вафельного» рисунка, что улучшает косметический результат.
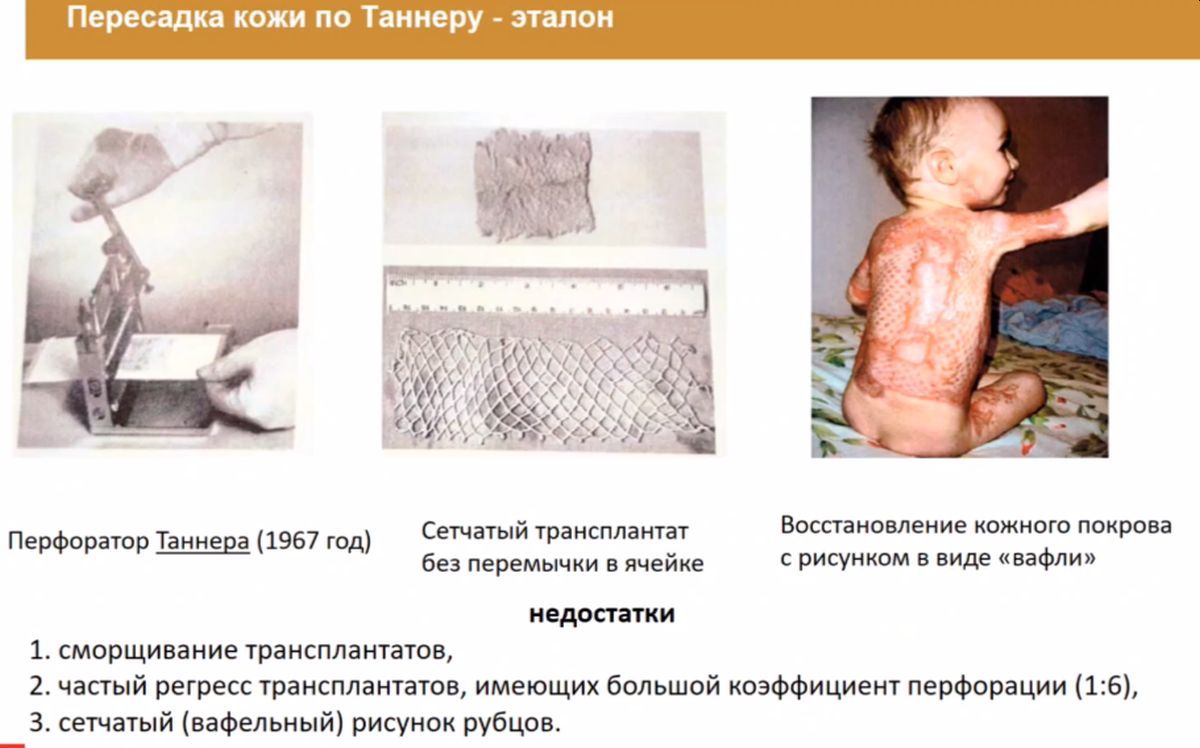
В отличие от метода Таннера, где минимальной ячейкой в перфорированном трансплантате является ромб, в методе Мензула такую роль выполняет треугольник: ромб Таннера получает дополнительную длинную и нерастяжимую диагональ. Это создает жесткие, недеформируемые элементы, стабилизирующие трансплантат и снижающие вероятность скручивания перфорированных полосок — проблемы, характерной для сетчатых трансплантатов Таннера при коэффициенте перфорации 1:4 и выше.
Первый в мире перфоратор кожи был создан английским хирургом-конструктором Таннером в 1967 году. Примечательно, что в статье американского хирургического журнала «Пересадка кожи: от Ривердена до Таннера» (2017 г.) подчеркивается: эталоном восстановления кожного покрова по‑прежнему остается аутодермопластика сетчатым трансплантатом, тогда как другие технологии рассматриваются как перспективные.
ИА Красная Весна: Расскажите о повязках «МензулДерм MD®». В чем заключается их принцип действия и преимущества?
Василий Мензул: Я был основателем и первым заведующим Московского областного детского ожогового центра (МОДОЦ) Люберецкой городской детской больницы с 1986 по 2002 год. Это мое детище. И я горжусь МОДОЦ. В этом году МОДОЦу исполняется 40 лет, и его сотрудники по-прежнему спасают детей с острыми термическими поражениями и их последствиями.
Собственно говоря, меня этому научили дети. Работая в центре, я постоянно сталкивался с проблемой травматичных перевязок. Лечить ожоги и раны в «собственной жидкой среде» оказалось гораздо гуманнее — это облегчало страдания пациентов, особенно во время перевязок.
Раньше традиционные марлево-мазевые повязки приходилось с усилием отдирать. Я видел, как тело ребенка сжимается от боли даже под наркозом, а кровь течет ручьем. Я изучил потерю крови за пять лет у детей при лечении марлево-мазевым способом и при использовании моего метода. Так вот, при моем методе мы заказывали кровь для переливания в три раза меньше.
Принцип повязок «МензулДерм MD®» основан на концепции влажного заживления ран — ключевого подхода в комбустиологии. Еще в 1960 году советский хирург Рахмиль Шимонович Брейтман предложил лечить ожоги под целлофановой пленкой. Он доказал, что под пленками эпителизация идет значительно быстрее. Этот подход стал основой для нашей дальнейшей работы.
Однако у метода Брейтмана были недостатки. Под пленкой применялись пудры на основе талька и антибиотиков. Тальк оседал в тканях, а антибиотики (такие как амикацин или комбинация бацитрацин — неомицин, например, в препарате «Банеоцин») нередко вызывали аллергию, обладали ототоксичностью (то есть вызывали нарушения органов слуха) и способствовали формированию устойчивости бактерий, особенно у детей.
Мы предложили отказаться от любых наполнителей и придерживаться принципа «лечения ран в условиях собственной жидкой среды». Главным преимуществом стала атравматичность: повязка не прилипает к поверхности раны, исключая боль и повреждения при смене. Больше не нужны перевязки под наркозом, что крайне важно в детской практике. При этом рана сохраняет естественную влажную среду, оптимальную для заживления, без риска пересыхания.
В 1992 году я обратил внимание на израильские повязки DDB, созданные по принципу Брейтмана. Мы доработали их конструкцию и уже в 1996 году зарегистрировали собственную разработку — перевязочное средство DDB-M (Dressing — Dressing Dr. Breitman — Dr. Menzul). Это была роликовая пленочная лента с антимикробным слоем.
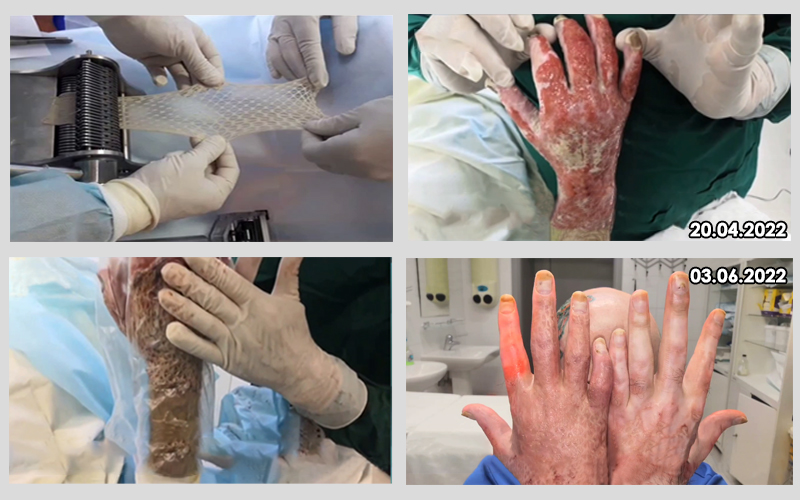
С 1993 по 2002 годы с ее помощью были пролечены более 1500 детей. Результаты системы лечения были изучены на примере 780 детей. Из них у 80,3% (626 детей) было проведено консервативное лечение, и раны зажили самостоятельно в собственной жидкой среде под пленочными повязками «МензулДерм MD®». У остальных 19,7% было проведено оперативное лечение, а именно предтрансплантационная резекция грануляционной ткани и одномоментная свободная аутодермопластика — 18,1%.
К 2001 году летальность была сведена к нулю.
ИА Красная Весна: А как появились современные повязки «МензулДерм MD®»?
Василий Мензул: DDB-M была первым этапом. Чтобы раскрыть потенциал метода, нужны были новые материалы. В начале 2000-х годов я продал свою дачу в Малаховке и вложил эти средства в разработку, патентование и регистрацию новой линии повязок и инструментов.
Так появились «МензулДерм MD®» — перевязочные средства, создающие оптимальный микроклимат для заживления. Они обладают защитной функцией, изолируя рану от внешней среды, сохраняют влагу, защищают от микробов, а легкое механическое раздражение краев стимулирует естественную регенерацию тканей. Сама повязка создает электростатическое поле, которое положительно влияет на течение раневого процесса. Также происходит физиологическая дебридментация некротических тканей (то есть очистка раны до здоровых тканей) и обеспечивается кондуктивная дренирующая функция.
Сегодня эти повязки используются не только в гражданской медицине, но и для помощи раненым бойцам СВО, обеспечивая быстрое и менее болезненное восстановление тканей.
ИА Красная Весна: Почему метод лечения ран в собственной жидкой среде эффективнее «сухого» метода?
Василий Мензул: Этот метод развивает концепции Винтера (1962) и Майбаха (1960), которые в экспериментах на животных отметили ускорение заживления в оптимальной влажной среде, а также идеи Брейтмана (1961) о лечении ран пленочными повязками.
Ключевое отличие моего метода — не просто в поддержании влажной среды, а в том, что эта среда не искусственная — а собственная тканевая жидкость и постоянно протекает через рану из глубины тканей наружу, обеспечивая физиологический дренаж, выводит токсины.
Как писал биолог Егор Егоров о теоретических основах лечения хирургических ран по методу доктора В. А. Мензула: «Метод Мензула более щадящий к клеткам, поэтому облегчает процесс эпителизации. Рана укрывается полиэтиленовой пленкой, которая очень слабо с ней взаимодействует благодаря своей гидрофобности. Процесс протекания жидкости не блокируется. При перевязках не нарушается эта новая граница организма, и регенерация становится непрерывной. Страдания пациентов уменьшаются за счет безболезненности перевязок и ухода из раны токсинов, связанных с некрозами. Пленка прозрачна и позволяет наблюдать за раной».
Этот подход дает ряд клинических преимуществ: сокращает сроки госпитализации и облегчает состояние пациентов. Метод основан на помощи эволюционно заложенным механизмам заживления, в которых, помимо крови, участвует тканевая жидкость. Она выносит на поверхность раны биологические материалы, формирующие временный барьер и создающие условия для регенерации.
Влажная среда под окклюзионными повязками, в отличие от сухого струпа, содержит все необходимые компоненты для естественного заживления. Организм сам направляет к месту повреждения нужные клетки и биологически активные вещества.
Пациенты испытывают меньше страданий благодаря двум ключевым преимуществам повязки: безболезненности процедур перевязки и активному очищению раны от продуктов распада тканей. Прозрачная пленка позволяет врачам наблюдать за динамикой заживления.
Пленочные повязки предварительно пропитаны лекарственными веществами (смесью мыла и витамина В₂ или антибактериальным компонентом). Они не просто покрывают рану, а активно выделяют в нее эти компоненты, обеспечивая лечение с высокой эффективностью.
Эта методика в подавляющем большинстве случаев позволяет добиться полного восстановления кожного покрова и снизить необходимость в оперативных вмешательствах.
Мною разработан и успешно апробирован метод выращивания зрелой соединительной ткани в ране. Процесс осуществляется в естественной жидкой среде под окклюзионными повязками «МензулДерм MD®», пропитанными смесью мыла и витамина В2. Под повязкой в условиях собственной жидкой среды выращивается зрелая соединительная ткань, на поверхности которой постепенно формируется фибринно-лейкоцитарная оболочка (это не фибриновый налет, который обычно соскребают хирурги). В условиях собственной жидкой среды этот слой утолщается и становится толстым — биологическим протезом кожи. Я называю его «живым эквивалентом кожи», но это еще не полноценная кожа, и на него требуется аутодермопластика.
При втором варианте — свободной аутодермопластике — сначала дерматомом Мензула — Дроздова со здорового участка кожи берутся лоскуты толщиной обычно 0,4 мм. Затем тем же дерматомом на васкуляризованном слое фибринно-лейкоцитарной оболочки (живом эквиваленте кожи) раневой поверхности проводится предтрансплантационная резекция поверхности (дебридмент) до появления «капель росы». Немедленно выполняется пересадка кожи послойным или перфорированным способом с кожными перемычками в ячейках перфоратора Мензула. Пересаженные трансплантаты фиксируют к здоровым краям кожи и между собой внахлест степлерами или узловыми швами. По окончании операции аутодермотрансплантаты и донорские раны обрабатывают антисептическими растворами, водорастворимыми мазями для ран и закрывают повязками «МензулДерм MD®».
Приживаемость аутологичных (своих, собственных) лоскутов при использовании этого метода достигает 97–98%, что позволяет вдвое снизить летальность и значительно уменьшить частоту гнойно-септических осложнений у пациентов с обширными ожогами при использовании покрытия «МензулДерм MD®». Подробное описание представлено в монографии.

В 2015 году вышла монография: «Система лечения ожоговых ран в собственной жидкой среде». Сейчас я работаю над ее переизданием, которое запланировано на этот год.
Таким образом, относительно простой, но высокоэффективный метод лечения раны в собственной жидкой среде и хирургическими операциями в виде монотерапии, или в комбинации с мазями, является серьезной альтернативой другим подходам.
В настоящее время сфера применения технологии «МензулДерм MD®» лечения ран в СЖС весьма широка. Мы считаем необходимым активно внедрять окклюзионные повязки в представленной модификации в алгоритмы помощи пациентам с критическими и сверхкритическими ожогами и обширными кожно-раневыми повреждениями.
В 2006 году я работал по обмену в ожоговом центре Главного военного клинического госпиталя Пекинского военного округа КНР и внедрил в нем свою технологию «МензулДерм МД» консервативного и хирургического лечения ожоговых ран различной этиологии и глубины поражения с использованием авторских окклюзионных повязок МензулДерм и дерматомов.
Главный мотив моей работы — «Всё для людей!»
Василий Мензул: Чтобы помогать раненым в ходе СВО, я 5 августа 2025 года взял отпуск за свой счет на год. Сейчас по приглашениям госпиталей я езжу со своими инструментами и перевязочными средствами. Готовлю раненых к операции, провожу безвозмездно реконструктивно-пластические операции по 8–10 часов, а затем делаю перевязки повязками «МензулДерм MD®».
Для меня главное — помочь раненым бойцам.
Сейчас, в качестве хирурга-волонтера, я официально начал внедрять технологию лечения ран в собственной жидкой среде «МензулДерм MD®» в составе комплексной терапии бойцов с ожогами и кожно-раневыми повреждениями в Центральных госпиталях Министерства обороны РФ и ФМБА РФ.
ИА Красная Весна: Каковы перспективы внедрения этих инновационных и импортозамещающих разработок в России?
Василий Мензул: Мои разработки получили международное признание. Я выступал с докладами в 1992 году в Палермо на конференции Средиземноморского ожогового клуба, а также на всемирных конференциях ISBI в Израиле (1998), Эдинбурге (Шотландия, 2012), Нью-Дели (Индия, 2018) и Хельсинки (Финляндия, 2019). Работал по обмену опытом в ожоговом центре в Мюнхене и являюсь членом Всемирной ассоциации по ожогам.
Лично участвовал в сложных операциях и выездных консультациях, в том числе для тяжелобольных детей в различных регионах России.
Разработанные мной методики, такие как «экономная пересадка кожи», уже применялись для спасения жизни российских военнослужащих, получивших ожоги в ходе боевых действий.
Метод консервативного лечения ожогов в условиях собственной жидкой среды не имеет противопоказаний. Его можно использовать независимо от возраста пострадавшего, на любой стадии — от оказания первой помощи до лечения ран после пересадки кожи, при любой локализации, глубине и площади ожога.
Ранее я даже выпускал необходимые для этих операций специализированные инструменты (дерматомы и перфораторы) за свой счет. Сейчас назрела необходимость наладить их серийное производство. Это позволит обеспечить ожоговые центры по всей стране, особенно те, что помогают раненым участникам СВО.
К клиническим преимуществам я отношу снижение летальности, приживаемость 97–98% и безболезненность процедур.
Для меня принципиальны помощь людям независимо от их происхождения и достатка, готовность работать с тяжелыми пациентами, спасение сильно обожженных и уменьшение боли и смертности у взрослых и детей — то, ради чего я стал врачом.
Широкое внедрение отечественной технологии в ожоговые центры страны является вопросом национальной безопасности и направлено на спасение тысяч жизней, в том числе раненых участников СВО.